- +45 70 60 40 16
- Man - Fre: 8:00 - 18:00
Bliv smertefri uden operation
Meniskene er to halvmåneformede bruskskiver, som sidder i dit knæled. Du har en indvendig og en udvendig menisk, og deres funktion er bl.a. at forøge kontaktfladen mellem lår- og underben, og spiller derfor en vigtig rolle i både stødabsorbering og vægtbæring.
Den nuværende forskning peger på, at træning kan være meget effektiv behandling mod meniskskader, selv når du oplever mekaniske symptomer som fx. låsninger. En operation ser ikke ud til, at være en nødvendighed for du kan får det bedre. Under din genoptræning kan mange faktorer påvirke dit forløb og resultat, og faktorer som stress, søvn og frygt for bevægelse eller smerter kan derfor være meget vigtige at adressere, for at opnå de bedste resultater.
De fleste kommer sig med genoptræning efter 2-6 måneder. Et struktureret genoptræningsforløb i op til 6 måneder bør derfor være førsteprioritet inden anden behandling overvejes. For det fåtal, som ikke oplever tilstrækkelig bedring med genoptræning efter 6 måneder, kan en operation potentielt være en mulighed.
• Hvad er meniskene?
• Hvad sker der ved en meniskskade?
• 2 myter om meniskskader.
De er altid smertefulde og påvirker knæets funktion.
De er mekaniske, og skal derfor ordnes operativt.
• Hvad er fremtidsudsigterne?
• Skal jeg scannes?
• Hvad kan du selv gøre ved det?
Træning.
Operation.
Afgørende faktorer for succes.
• 8 principper til din genoptræning.
• Øvelser til meniskskader.
• Referencer
Meniskene er to halvmåneformede bruskskiver, som sidder i dit knæled. Du har i en indvendig menisk (medial menisk) og en udvendig menisk (lateral menisk)
Meniskenes funktion er bl.a. at forøge kontaktfladen mellem lårbenet og underbenet. Når kontaktfladen øges, betyder det, at en given belastning bliver spredt over et større område. De spiller derfor en vigtig rolle i både stødabsorbering og vægtbæring.
Meniskene tilpasser sig hele tiden til knæets stilling, og bidrager derudover også med såkaldt passiv stabilitet i knæet, og begrænser knæets bøjning (fleksion) og knæets udstrækning (ekstension) i yderpositioner (1).
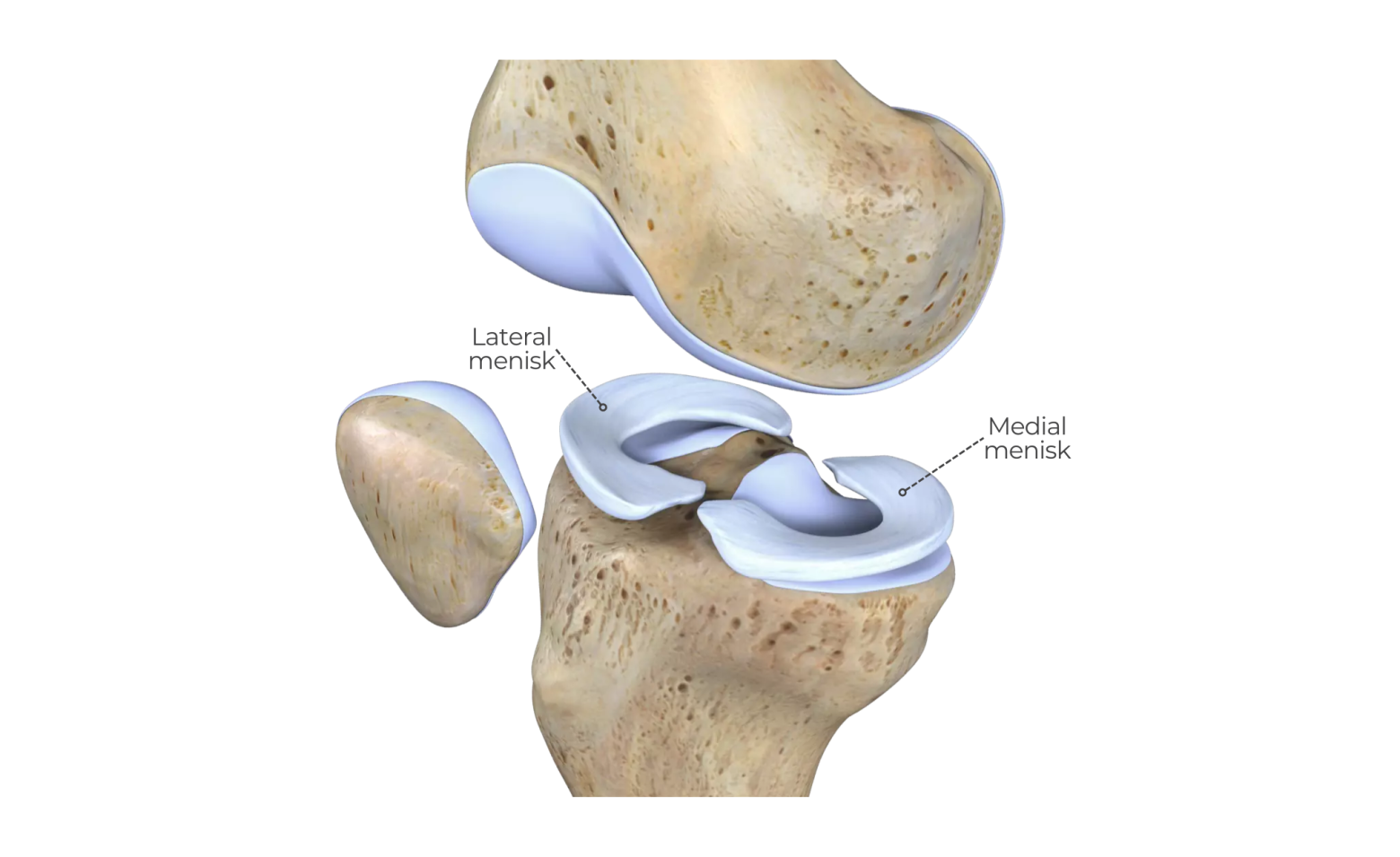
En meniskskade kan påvirke én eller begge meniske, og man skelner mellem traumatiske eller ikke-traumatiske meniskskader (degenerative meniskskader).
En traumatisk meniskskade foregår typisk ved uheld i forbindelse med sport (enten solouheld eller med en modpart), landinger fra hop, retningsskift og især ved vrid af knæet, mens foden står stille.
En ikke-traumatisk (degenerativ) meniskskade opstår derimod gradvist over tid. De er faktisk ganske hyppige, opstår også ofte hos smertefri personer. Det skal vi nok vende tilbage til.
Efter man har fået konstateret en meniskskade, kigges der nærmere på præcis hvordan menisken er skadet. På billedet herunder finder du forskellige typer af skader på menisken.
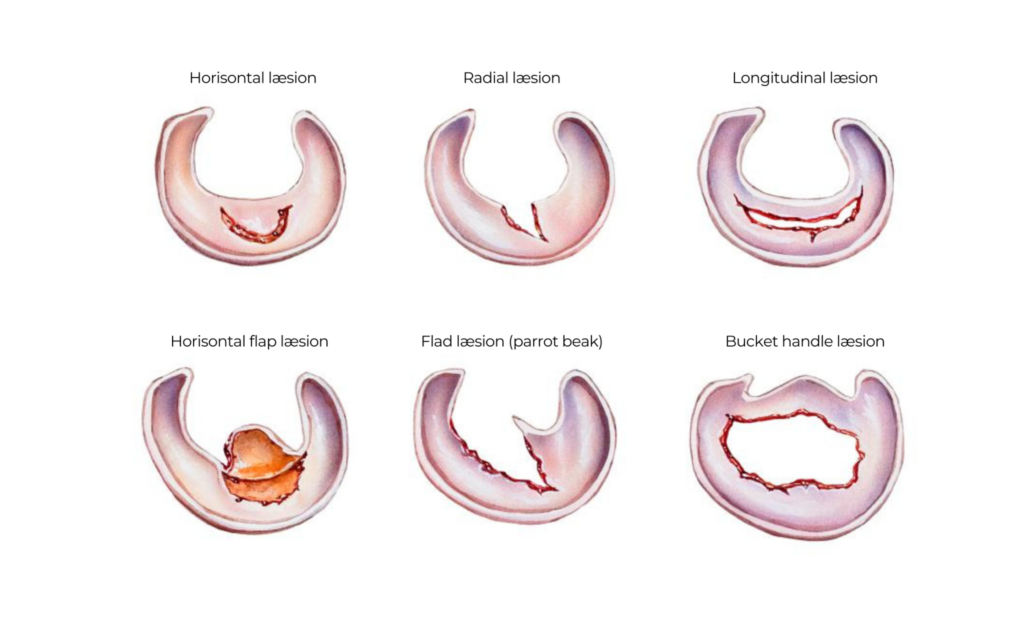
Det ser generelt ikke ud til at typen af skade afgør om træning eller operation er bedst. Det ser dog ud til, at folk med bucket handle læsioner oftere bliver opereret, men et studie peger også på, at læsionen i nogle tilfælde kan hele af sig selv (2).
Symptomer ved meniskskade
Symptomerne ved meniskskade kan være både mange og forskellige, eller slet ikke til stede. Nogle af de typiske er (1):
Det er forskelligt hvor mange symptomer man oplever, og hvor voldsomme de er. Nogle oplever faktisk ingen symptomer overhovedet, mens andre kan opleve alle ovenstående symptomer. Der er stor variation, og det skal vi nok vende tilbage til.
Der findes flere forskellige myter omkring meniskskader. Heldigvis er vi blevet klogere, og ved i dag at mange af disse er misforståelser, fejlfortolkninger, eller uddateret viden.
Det er en meget udbredt forståelse, at meniskskader altid giver smerter, og at de påvirker knæets måde at fungere på. Det virker jo logisk, at når vi pådrager os en skade, så må det jo gøre ondt, ikke?
Hvis du er stødt på den forståelse, er du ikke alene. I dag ved vi heldigvis, at det er en uddateret misforståelse og en decideret myte. Som vi tidligere var inde på, kan man sagtens have en skadet menisk uden at have smerter eller være begrænset i sin dagligdag.
Man finder ofte meniskskader hos mennesker uden smerter, og det ser ud til at det er en meget hyppig degenerativ forandring, som mange af os får, i takt med at vi ældes.
Ordet “degenerativ” kan lyde frygtindgydende, men sandheden er, at vi i dag anser degenerative forandringer lidt på samme måde som grå hår og rynker – bare på indersiden af kroppen.
Vi må forvente at kroppen ældes, og at det gælder både udenpå og indeni. Men det er faktisk ofte ikke forbundet med smerter (3).
En helt normal misforsåelse er, at meniskskader udelukkende er mekaniske og at vi derfor er nødt til at operere dem, før symptomerne kan forsvinde. Og det giver jo god intuitiv mening!
Hvis du oplever låsninger i knæet, som er en af de hyppigste symptomer, så tænker du sikkert, at man er nødt til at fjerne noget eller reparere menisken, som giver anledning til låsningssymptomet. Hvordan skulle man ellers løse det?
Det er dog heldigvis ret langt fra sandheden.
Hvis du har en meniskskade og oplever mekaniske symptomer (f.eks. låsning og ustabilitet), peger forskning på at du sagtens kan forbedre disse uden en operation (4,5).
Man har undersøgt effekten af operationer og træning på Ikke-traumatiske meniskskader med mekaniske symptomer. Resultaterne var, at træning viste sig at være lige så god til at fjerne de mekaniske symptomer, som en operation.
Det er rigtig gode nyheder! Det er nemlig generelt en god idé at undgå operationer, da de kan have rigtig mange potentielle bivirkninger og er forbundet med betydelige risici (6).
Det er forskelligt hvor længe det tager sig at komme sig efter en meniskskade. Det er bl.a. fordi vi ikke alle skal tilbage til at kunne de samme aktiviteter og bevægelser, og fordi personer responderer forskelligt på behandling.
Nogle kommer sig meget hurtigt, og allerede efter 2 måneder – uanset om de er blevet opereret eller har trænet som behandling. Det tyder dog på, at de fleste vil være kommet sig efter 6 måneder, såfremt behandlingen har været succesfuld.
Vi vil altid anbefale dig aktivt at behandle din meniskskade, da det markant kan forbedre dine smerter og dit funktionsniveau.
Anbefalingen bygger bl.a. på et stort opsamlingsstudie, hvor man så, at omtrent 2/3 kommer sig ved træning efter 6 måneder. Den 1/3 som ikke når helt i mål gennem træning, bliver ofte tilbudt en operation, og i det tilfælde får de det typisk bedre.
Hvor god din egen prognose er afhænger af flere forskellige faktorer. Og du har mere kontrol, end du måske selv tror. Den består bl.a. af hvordan din genoptræning tilrettelægges og hvilken vejledning du får i at håndtere dine symptomer. Du kan læse vores artikler “Opdateret behandling” og “8 universelle principper til effektiv genoptræning” for at lære mere om hvordan du selv kan øge sandsynligheden for at gøre din behandling til en succes.
En scanning kan være med til at afgøre om der er sket andre skader i knæets strukturer i forbindelse med en traumatisk meniskskade.
I modsætning vil en scanning være mindre brugbar til at diktere det videre behandlingsforløb, når der er tale om en degenerativ meniskskade. I dette tilfælde vil en scanning give bedre mening, hvis der er mistanke om andre alvorlige sygdomstilstande, herunder knoglebrud, infektioner, cancer, osv.
Når du har fået en meniskskade, findes flere forskellige behandlingsformer. De mest velundersøgte er operation og træning, og derfor fokuserer vi primært på disse.
Det skal nævnes, at et studie har undersøgt hyalyronsyreinjektion i forbindelse med operation eller træning, men fandt ikke nogen effekt. Derfor vil vi ikke komme nærmere ind på denne behandlingsform (7).
Vi vil også berøre nogle af de faktorer, som kan spille en afgørende rolle for om din behandling bliver succesfuld.
I dag er førstevalget ved meniskskader aldrig en operation. Får du konstateret en meniskskade, bør du prioritere træning som det første, så lad os starte der (8).
Træning er altid en essentiel del af din behandling efter en meniskskade. Det er en fantastisk måde at øge dit funktionsniveau, komme tilbage til frygtløst at gå på trapper, sætte dig på hug, løbe en tur, spille kamp, osv.
Selv hvis du gennemgår en operation, vil træning spille en vigtig og afgørende rolle i at få dig tilbage til de aktiviteter, du lige nu ikke kan.
Kigger vi på de degenerative meniskskader, anbefales det kraftigt at bruge træning som første led i behandlingen. En operation ser nemlig ikke ud til at give bedre resultater end træning, når vi f.eks. kigger på en tidshorisont på 6 måneder (5,7–13).
Kigger vi på en kortere tidshorisont på 2-3 måneder, ser operation ud til at kunne give hurtigere resultater end træning. Resultaterne udlignes dog de efterfølgende måneder indtil de 6 måneder, hvor der ingen forskel er mellem de to (14).
Træning ser altså ud til at være en effektiv behandlingsstrategi, når det kommer til meniskskader (7–11,15,16).
Der er dog forskel i præcis hvilken træningsform, der er bedst egnet til netop dig. Der er ikke en one-size-fits-all her. I moderne behandling bør der altid tages udgangspunkt i dig, dine mål, præferencer og symptomer. Din genoptræning bør altså bestå af to ingredienser:
Lad os kigge på dem begge to.
Progressiv træning
Den progressive træning kan bestå af forskellige styrkeøvelser af hoften og knæet (17,18). Den progressive del består i, at du skal øge sværhedsgraden og/eller belastningen i øvelserne i takt med at du bliver bedre. Gør dig selv en kæmpe tjeneste og læs vores artikel eller se videoen “8 universelle principper til effektiv genoptræning”, så du har en krystalklar forståelse for hvordan du kan justere din øvelserne og hvilke parametre du kan skrue på.
Man har længe ledt efter de perfekte eller ideelle øvelser eller øvelsesprogram mod meniskskader, men de findes ganske enkelt ikke. Der findes ikke én ting som er bedst, men så længe du vælger at træne knæ og hofte, ser det ud til at være en fornuftig strategi.
Savner du inspiration til øvelser, kan det være fornuftigt at starte med en eller flere af disse:
Husk på, at disse øvelser kun er til inspiration og derfor ikke nødvendigvis vil passe dit nuværende niveau. Antal sæt, gentagelser, bevægeudslag, osv. skal tilpasses til dig. Og det er ikke altafgørende hvor du starter. Det vigtige er blot, at du udvikler dig over tid.
Det både normalt, ufarligt og helt i orden at mærke smerter undervejs i din genoptræning og under udførelsen af øvelser. Det er ikke et tegn på at du er ved at ødelægge noget i dit knæ. Du kan få helt konkrete guidelines til at afgøre om den smerter du mærker er OK, eller om den er for meget i vores artikel “8 universelle principper til effektiv genoptræning”.
Gradvis tilvænning til aktiviteter
Den gradvise eksponering til aktiviteter består i først at finde dit nuværende udgangspunkt og derfra langsomt bygge op. Det er vigtigt du acceptere dit udgangspunkt, da mange er tilbøjelig til at sammenligne sig med tidligere kunnen og dermed overgøre deres træning.
Lad os tage et eksempel.
Du vil gerne tilbage til at løbe 3 km. Du kan på nuværende tidspunkt løbe 500 m, før du får for ondt i knæet. I starten af din gradvise eksponering kan du stige 100 m om ugen indtil du når 1 km. Herefter kan du måske begynde at stige 200 m om ugen indtil du når de 3 km.
Hvis du ikke kan løbe 100 m endnu, kan du starte med at lave hoppeøvelser eller gå raske ture, før du at begynde at løbe.
Processen er oftest ikke lineær, hvilket vi har prøvet at illustrere på graferne herunder. Du kan med fordel læse den her artikel og den her artikel, så du bedre er rustet til at gennemgå denne proces.
Hvis du har trænet seriøst og konsistent i 3-6 måneder og ikke har fået det bedre, kan en operation være en mulighed for dig. Selv hvis du ender med at få en operation, er alt dit hårde arbejde med træningen ikke blevet spildt – tværtimod. Noget tyder på, at idet du er blevet stærkere forud for din operation, står du nu endnu bedre til at få et godt postoperativt forløb (11).
Nu vil du sikkert tænke: “Jamen, får jeg det så bedre, fordi min ødelagte menisk bliver fjernet eller repareret?”. Og dét er et godt spørgsmål, som vi kommer tilbage til.
Når man snakker om meniskskader, kan man ikke undgå at snakke om operationer. Skibet er dog vendt, og i dag tilbydes der (heldigvis) langt mere træningsbehandling end operationer, hvilket er i tråd med moderne forskning.
Hvordan vil det foregå?
Har du lavet fokuseret genoptræning i 3-6 måneder uden fremgang, kan en operation derefter nogle tilfælde være et fornuftigt valg, hvis meniskskaden kompromittere knæet funktion så meget, at man ikke tænker, det kan løse sig selv.
Den hyppigste operation mod meniskskader er artroskopisk meniskektomi (AM). I denne type kikkertoperation går kirurgen ind og fjerner det tilskadekomne menisk. Det kan både være en total meniskektomi eller en partiel meniskektomi, alt efter hvor meget menisk der fjernes.
Efter en operation vil de fleste blive vejledt i at lave lette, postoperative øvelser og derefter videre til decideret genoptræning af knæet.
Som vi tidligere har været inde på, ser man på den korte bane ved AM (2-3 mdr.), at lidt flere kommer sig hurtigere, end hvis man blot trænede. Træningen kræver altså lidt mere tid end operationen, før den bærer frugt. Spoler vi dog frem til 6 måneder, ser vi ingen forskel på forbedringer i smerte eller funktionsniveau, når man sammenligner AM med træning.
Placebo-operationer kan være lige effektive
Et interessant twist ved operationer mod meniskskader er, at forskningen også viser at snydeoperationer – hvor man laver et snit, og lukker det til igen uden at foretage et egentligt indgreb – kan virke lige så godt som en faktisk operation! (4,19)
Vi kan derfor stille spørgsmålstegn ved, om det altid nødvendigvis er operationen og fjernelsen af den tilskadekomne menisk, der skaber de hurtige resultater. For placebo-effekten i form af en snydeoperation kan for nogle give den præcis samme effekt, hvilket man også ser på både skulderoperationer, rygoperationer, hofteoperationer, andre knæoperationer, osv.
Det er hverken ny eller banebrydende viden, men noget som man har været klar over i årtier. Du kan se vores video om placebo nedenfor.
Helt konkret så man i et studie fra 2018 netop på snydeoperation mod meniskskader (4). De 146 patienter i forsøget blev delt op i én af to grupper. Den ene gruppe modtog en AM, mens den anden gruppe fik en snydeoperation, hvor man laver et indsnit på huden, men uden at lave en egentlig operation.
Man fulgte begge grupper i 2 og 5 år (4,19). Og der var ingen forskel på de to operationer. Hverken når det kom til smerter, funktionsniveau eller patienttilfredshed.
Det tyder altså på, at der er mere end blot træning og operation der spiller ind på, om din behandling bliver en succes. Og det er måske ikke i alle tilfælde, at vi faktisk bliver nødt til at lave en faktisk fjernelse af en menisk, før du kan få det bedre.
Det er også vigtig at slå fast, at det ikke er alle, som får en operation, der får det bedre og det er nåde du bør have med i dine overvejelser, når det kommer til beslutningen om du skal opereres.
Den typiske meniskoperation AM er et relativt sikkert indgreb, når vi kigger på risiko på kort sigt. Men kigger vi på længere sigt, ser vi en mulig øgning i risikoen for med tiden at have behov for et nyt knæ, altså en såkaldt knæalloplastik.
Øger måske sandsynligheden for nyt knæ
To studier fra 2016 og 2019 viser at en artroskopisk meniskektomi, ser ud til at øge risikoen for om du skal have et nyt knæ senere i livet (20, 21). Dog er det svært i de to studier at skelne om det er operationen i sig selv eller meniskskaden, som udgør risikofaktoren.
Et tredje studie fra 2020 kigger netop på hvorvidt det er operationen eller meniskskaden, der udgør risikofaktoren. Her så man, at der er en lidt højere procentdel af dem som får en AM, der skal have et nyt knæ inden for 5 år, sammenlignet med dem, der kun bruger træning som behandling.
Det betyder selvfølgelig ikke, at bare fordi du har fået en operation, så skal du have et nyt knæ. Men det fortæller os, at denne operation ikke er helt risikofri. På den anden side er det selvfølgelig også vigtig at påpege, at risikoen for et nyt knæ, som følge af en AM er lille.
Derudover peger ny dansk forskning fra 2022 på, at en hurtig operation ikke er bedre end træning med tilbud om operation senere, hvis nu ikke træningen forbedrer symptomerne. Det gjaldt for både traumatiske og degenerative meniskskader – de havde dog ikke meniskskaden af typen bucket handle læsion, som ser ud til bedst at blive behandlet med operation (selv om forskningen på området er sparsom) (22).
I de foregående afsnit så vi hvordan træning og operation ikke er de eneste faktorer, som afgør kvaliteten eller resultaterne af dit forløb. Det er derfor vigtigt, at du har en forståelse for hvilke andre faktorer, der kan spille en afgørende rolle i dit forløb.
Der er mange faktorer, som kan spille ind på dit genoptræningsforløb. Smerter er multifaktorielle, og det betyder, at de aldrig kun skyldes én ting, isoleret set.
Vi gennemgår her et udpluk af faktorer nedenfor, men for at mere udtømmende liste, kan du læse vores artikel “Opdateret behandling”.
Stress er en af de faktorer, som mange af os påvirkes af i vores liv på daglig basis. Det kan komme i mange former, ikke kun som livsstilssygdommen stress. Du har måske oplevet at være stresset i form af arbejdsstress, sociale relationer, smerterelateret stress, bekymringer og frustrationer for om du kommer tilbage til dit tidligere niveau, osv.
Den slags stress kan have en negativ påvirkning på dine smerter, og faktisk være med til at forværre dem. Hvis du oplever at være stresset, peger forskningen på at du kan få en positiv effekt på dine smerter ved at arbejde med at reducere dit stressniveau (23–29).
Læs vores artikel “Stress og smerte: Hvad du selv kan gøre” for at få et større overblik over hvad vi i dag ved om det komplekse forhold mellem stress og smerter, og hvad du selv kan gøre.
Søvn er en anden relevant faktor, som kan spille en rolle i din genoptræning. Hvis du har søvnproblemer, ser det ud til at du kan have større risiko for at udvikle en længerevarende smerteproblematik (30–33).
Du behøver naturligvis ikke sove perfekt, men søvn kan være én faktor, som du kan skrue på for at give dig selv de bedste forudsætninger for succes.
Du kan med fordel arbejde på at optimere din søvn ved at sove tilstrækkeligt og komme i seng i ordentlig tid i forhold til hvornår du står op, hvis du er i gang med at genoptræne efter en meniskskade.
I vores artikel “Kroniske smerter: 11 strategier til bedre søvn” kan du få et større indblik i søvnens rolle i smerter og hvad du selv kan gøre helt lavpraktisk for at sove bedre.
Smerterelateret frygt, frygt for bevægelse og det at bruge knæet, kan være en markant faktor i dit genoptræningsforløb. I modellen nedenfor kan du se hvordan frygten for smerterne kan føre til undgåelse, hvilket kan have en forværrende effekt på din situation. Det kan starte en negativ spiral, som kan være rigtig uhensigtsmæssig.
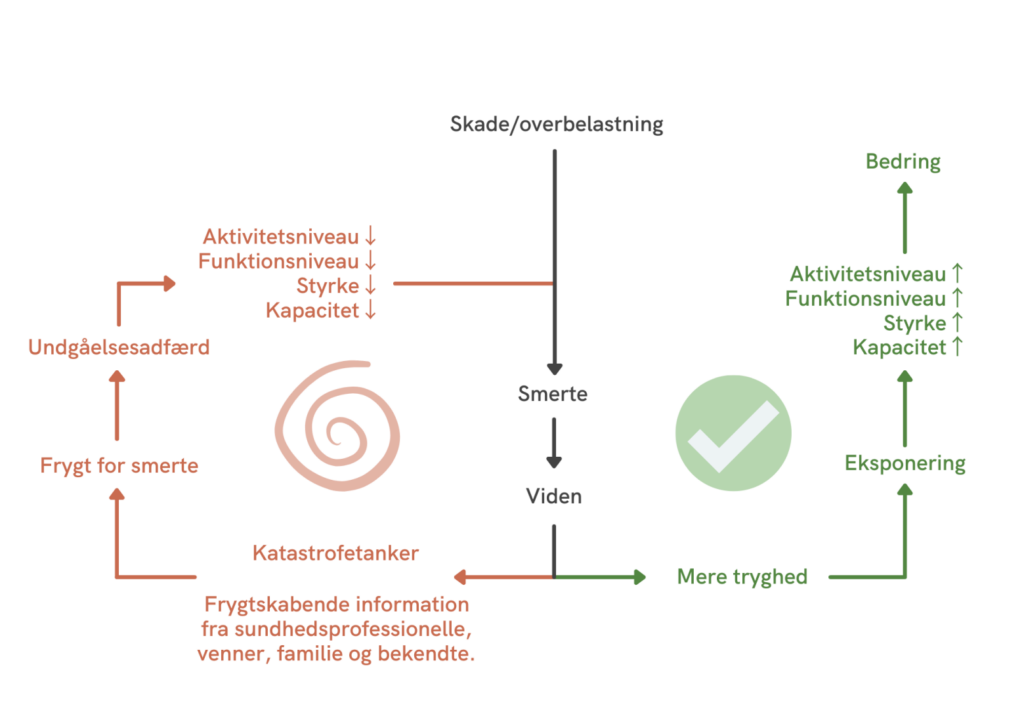
I videoen nedenfor “Hvordan undgåelse kan hæmme din bedring” gennemgår vi hvordan dette mønster kan være ekstremt ubehjælpsomt.
Hvis du er nervøs for at bruge dit knæ og dermed undgår at bruge det, kan det medføre et markant dårligere resultat og give flere smerter.
Hvis det lyder som dig, er det første skridt at identificere hvornår og i hvilke situationer du er utryg ved at bruge dit knæ, og lave et overblik over aktiviteter eller bevægelser, som du muligvis undgår.
Efter du har identificeret aktiviteter eller bevægelser, kan du gradvist arbejde med at introducere dem igen. Start på et tilpas lavt niveau, som du er tryg ved, og gør det ofte. Formålet er at opbygge tryghed.
Et eksempel kunne være at introducere løb igen, hvis du er utryg ved at løbe. Måske du kan starte med at løbe bare 100 m, og gradvist genintroducere det i takt med at du bliver mere og mere tryg ved at løbe den distance. Og hvis løb er for grænseoverskridende lige nu, kan et andet sted at starte være med at hoppe eller gå i rask tempo.
Det er også helt normalt at opleve negative overbevisninger omkring dit knæ og kroppen generelt.
Et normalt mønster er, at man har en forståelse af at meniskskaden bliver værre ved at bruge knæet, og at det aldrig vil hele op. Dette vil afspejles i din adfærd til daglig, f.eks i form af undgåelse, hvilket potentielt kan bremse din bedring.
Det er derfor ikke irrelevant hvad du tænker om din krop og problemstilling, da den slags overbevisninger er med til at forme din adfærd og dermed din bedring.
Du kan med fordel lytte til afsnit 2 af vores podcast Smertesnak “Sådan kan viden gøre dig smertefri”, hvor vi bl.a. snakker om vigtigheden af at få en opdateret forståelse for dit problem, og hvordan overbevisninger former vores adfærd
Vi håber, at du har fået nogle flere redskaber og en bedre forståelse for hvad du kan gøre med din meniskskade. Nedenfor har vi samlet 9 råd til din genoptræning, som kan øge chancen for at du når godt i mål.
Brug vores 8 principper, som kan hjælpe dig med at have en bedre og mere effektiv genoptræning, så du kan komme så hurtigt i gang igen som muligt.
Principperne kommer fra vores artikel “8 universelle principper til effektiv genoptræning”.
1. Hold dig aktiv.
Det er vigtigt at forstå, at længerevarende smerter – hvor alvorlige sygdomme er udelukkede – ikke er farlige. Men smerterne kan medføre mindre fysisk aktivitet, inaktivitet, arbejdsløshed, social isolation, mv., hvilket kan have negative konsekvenser for både din trivsel og dit generelle helbred.
Ved stadig at holde resten af kroppen i gang kan du vedligeholde funktionsniveauet i resten af kroppen, og stadig høste gevinster på din fysiske og mentale sundhed.
2. Følg dine præferencer og mål fremfor en diagnose.
Adskillige studier på længerevarende smerter, peger på at træning hjælper på smerter, funktionsniveau og livskvalitet. Dog kan man endnu ikke pege på én genoptræningsform som værende den bedste.
Et af formålene med en diagnose er at bestemme hvilken behandling du skal have. Men da forskningen ikke kan pege på én genoptræningsform som den bedste, bliver din diagnose derfor mindre vigtig, når du har længerevarende smerter.
Derfor kan du med fordel forsøge at finde en motionsform, aktivitet eller bevægelse, som du synes er sjov og tilfredsstillende, eller som du i hvert fald synes er meningsfyldt – noget, du kan se et formål med.
3. Øv dig i det, du gerne vil blive bedre til.
Det er et fysiologisk faktum at din krop bliver bedre til det, du øver. Det kaldes faktisk for SAID-princippet, som står for Specific Adaptations to Imposed Demands, dvs. specifikke tilpasninger til pålagte krav. Princippet gør sig gældende for alt, vi mennesker gør og øver – herunder også genoptræning.
Mange bruger for meget tid på meget specifikke genoptræningsøvelser, og for lidt tid på den specifikke bevægelse eller aktivitet de gerne vil tilbage til.
Du må selvfølgelig gerne, hvis du synes det er rart eller føler, at det gør dig bedre. Oftest gælder det dog at den bedste øvelse til at blive bedre til det du gerne vil, er selve aktiviteten du vil tilbage til. Af den årsag anbefaler vi at du bruger størstedelen af tiden der.
4. Det må gerne gøre ondt, når du genoptræner.
Det kan være ubehageligt at træne med smerter, men du faktisk gerne træne selvom du oplever smerter under genoptræningen – så længe du kan svare ja til to de to spørgsmål:
Kan du svare “ja” til begge spørgsmål, kan du lave aktiviteten.
Er dit svar “nej” til et af spørgsmålene, så kan du justere eller lave noget andet.
Smerter i den enkelte aktivitet ikke er så vigtige for om du kan opleve fremgang over tid. Det væsentligste er om du oplever fremgang, f.eks. over uger eller måneder.
Fremgang kan være flere ting, fx:
I en genoptræningsproces er det i øvrigt normalt og oftest ufarligt at opleve opblusninger (midlertidige forværringer) af dine smerter. Se vores video om “Genoptræningsbjerget” og “Sådan håndterer du dine smerter, når de blusser op”.
5. Sæt et mål og find din retning.
Mål hjælper dig til at finde en retning for din genoptræning og hjælper dig med at undgå at bruge unødigt lang tid på ineffektive behandlinger. Du kan spørge dig selv..
“Hvad forhindrer smerterne mig i?”
“Hvad ville jeg gerne kunne mere af?”
Når du har fundet ud af det, kan du med fordel se om du kan formulere målet som et SMART-mål. Det skal være specifikt, målbart, attraktivt, realistisk og tidsbestemt. Se vores video “8 universelle principper til effektiv genoptræning” for en uddybende forklaring.
6. Find dit udgangspunkt.
Vælg en aktivitet, mængde eller belastning, som du føler dig tryg ved at starte med. Undgå fejlen, at starte på det udgangspunkt du havde for 5 år siden, før du fik ondt. Tænk i stedet tilbage på hvad du har lavet de sidste 3 måneder. Det er dit startpunkt.
7. Byg gradvist op.
Du kan ikke bevæge dig forkert, men du kan få ondt ved at lave mere end du er vant til. Det kan være, at du gør noget for tungt, for ofte, for hurtigt, med for lidt hvile.
Kroppen har brug for tid til at vænne sig til en ny belastning, og hvis du øger for hurtigt kan du øge risikoen for at opleve en midlertidig forværring af dine smerter. I tråd med sjette princip, så sætter vi ofte barren for højt for vores genoptræning, også når det gælder hvor hurtigt vi øger træningen.
For at hjælpe dig med at bygge gradvist op, kan det give mening at lave en træningsplan eller at logge din træning. Det giver dig et større overblik over din proces, og kan hjælpe dig med at vedligeholde fremgang, samtidig med at du ikke går for hurtigt frem.
8. Træn efter dagsform: Hold dig i gang, men acceptér dårlige dage.
Det er meget normalt og helt forventeligt at dine smerter og symptomer ikke bliver lineært bedre, når du genoptræner. Lidt som i livet generelt. Vi har gode og dårlige dage, perioder med mere og mindre motivation, og selvfølgelig også dage hvor smerterne er værre.
I din oprindelige plan står der måske at du skal løbe 20 minutter, her kan din plan B være at gå i 10 minutter i stedet for. Er din oprindelige plan at lave 3 sæt af en øvelse kan din plan B være at lave 1 sæt.
Hasetræk på bold
Step up
Back squat
Et bens dødløft m. kettlebell
Et bens hofteløft på bænk
Gående lunge
Referencer
1. Bhan K. Meniscal Tears: Current Understanding, Diagnosis, and Management. Cureus [Internet]. 13. juni 2020 [henvist 30. juni 2022];2. Han JH, Song JG, Kwon JH, Kang KW, Shah D, Nha KW. Spontaneous Healing of a Displaced Bucket-Handle Tear of the Lateral Meniscus in a Child. Knee Surg Relat Res. 30. marts 2015;27(1):65–7.
3. Englund M, Guermazi A, Gale D, Hunter DJ, Aliabadi P, Clancy M, m.fl. Incidental Meniscal Findings on Knee MRI in Middle-Aged and Elderly Persons. N Engl J Med. 11. september 2008;359(11):1108–15.
4. Sihvonen R, Paavola M, Malmivaara A, Itälä A, Joukainen A, Nurmi H, m.fl. Arthroscopic partial meniscectomy versus placebo surgery for a degenerative meniscus tear: a 2-year follow-up of the randomised controlled trial. Ann Rheum Dis. februar 2018;77(2):188–95.
5. Yim JH, Seon JK, Song EK, Choi JI, Kim MC, Lee KB, m.fl. A Comparative Study of Meniscectomy and Nonoperative Treatment for Degenerative Horizontal Tears of the Medial Meniscus. Am J Sports Med. juli 2013;41(7):1565–70.
6. Sihvonen R, Englund M, Turkiewicz A, Järvinen TLN, for the Finnish Degenerative Meniscal Lesion Study Group. Mechanical Symptoms and Arthroscopic Partial Meniscectomy in Patients With Degenerative Meniscus Tear: A Secondary Analysis of a Randomized Trial. Ann Intern Med. 5. april 2016;164(7):449.
7. Başar B, Başar G, Büyükkuşçu MÖ, Başar H. Comparison of physical therapy and arthroscopic partial meniscectomy treatments in degenerative meniscus tears and the effect of combined hyaluronic acid injection with these treatments: A randomized clinical trial. J Back Musculoskelet Rehabil. 6. september 2021;34(5):767–74.
8. Abram SGF, Hopewell S, Monk AP, Bayliss LE, Beard DJ, Price AJ. Arthroscopic partial meniscectomy for meniscal tears of the knee: a systematic review and meta-analysis. Br J Sports Med. juni 2020;54(11):652–63.
9. Hohmann E, Glatt V, Tetsworth K, Cote M. Arthroscopic Partial Meniscectomy Versus Physical Therapy for Degenerative Meniscus Lesions: How Robust Is the Current Evidence? A Critical Systematic Review and Qualitative Synthesis. Arthrosc J Arthrosc Relat Surg. september 2018;34(9):2699–708.
10. Lee DY, Park YJ, Kim HJ, Nam DC, Park JS, Song SY, m.fl. Arthroscopic meniscal surgery versus conservative management in patients aged 40 years and older: a meta-analysis. Arch Orthop Trauma Surg. december 2018;138(12):1731–9.
11. Katz JN, Brophy RH, Chaisson CE, de Chaves L, Cole BJ, Dahm DL, m.fl. Surgery versus Physical Therapy for a Meniscal Tear and Osteoarthritis. N Engl J Med. 2. maj 2013;368(18):1675–84.
12. Kise NJ. Exercise therapy versus arthroscopic partial meniscectomy for degenerative meniscal tear in middle aged patients: randomised controlled trial with two year follow-up. :20.
13. Herrlin SV, Wange PO, Lapidus G, Hållander M, Werner S, Weidenhielm L. Is arthroscopic surgery beneficial in treating non-traumatic, degenerative medial meniscal tears? A five year follow-up. Knee Surg Sports Traumatol Arthrosc. februar 2013;21(2):358–64.
14. Pan H, Zhang P, Zhang Z, Yang Q. Arthroscopic partial meniscectomy combined with medical exercise therapy versus isolated medical exercise therapy for degenerative meniscal tear: A meta-analysis of randomized controlled trials. Int J Surg. juli 2020;79:222–32.
15. Li J, Zhu W, Gao X, Li X. Comparison of Arthroscopic Partial Meniscectomy to Physical Therapy following Degenerative Meniscus Tears: A Systematic Review and Meta-analysis. BioMed Res Int. 4. marts 2020;2020:1–9.
16. Brignardello-Petersen R, Guyatt GH, Buchbinder R, Poolman RW, Schandelmaier S, Chang Y, m.fl. Knee arthroscopy versus conservative management in patients with degenerative knee disease: a systematic review. BMJ Open. maj 2017;7(5):e016114.
17. Skou ST, Thorlund JB. A 12-week supervised exercise therapy program for young adults with a meniscal tear: Program development and feasibility study. J Bodyw Mov Ther. juli 2018;22(3):786–91.
18. Stensrud S, Roos EM, Risberg MA. A 12-Week Exercise Therapy Program in Middle-Aged Patients With Degenerative Meniscus Tears: A Case Series With 1-Year Follow-up. J Orthop Sports Phys Ther. november 2012;42(11):919–31.
19. Sihvonen R, Paavola M, Malmivaara A, Itälä A, Joukainen A, Kalske J, m.fl. Arthroscopic partial meniscectomy for a degenerative meniscus tear: a 5 year follow-up of the placebo-surgery controlled FIDELITY (Finnish Degenerative Meniscus Lesion Study) trial. Br J Sports Med. november 2020;54(22):1332–9.
20. Rongen JJ, Rovers MM, van Tienen TG, Buma P, Hannink G. Increased risk for knee replacement surgery after arthroscopic surgery for degenerative meniscal tears: a multi-center longitudinal observational study using data from the osteoarthritis initiative. Osteoarthritis Cartilage. januar 2017;25(1):23–9.
21. Abram SGF, Judge A, Beard DJ, Carr AJ, Price AJ. Long-term rates of knee arthroplasty in a cohort of 834 393 patients with a history of arthroscopic partial meniscectomy. Bone Jt J. september 2019;101-B(9):1071–80.
22. Skou ST, Hölmich P, Lind M, Jensen HP, Jensen C, Garval M, m.fl. Early Surgery or Exercise and Education for Meniscal Tears in Young Adults. NEJM Evid [Internet]. 25. januar 2022 [henvist 4. august 2022];1(2).
23. Crowe M, Jordan J, Burrell B, Jones V, Gillon D, Harris S. Mindfulness-based stress reduction for long-term physical conditions: A systematic review. Aust N Z J Psychiatry. januar 2016;50(1):21–32.
24. Khoo EL, Small R, Cheng W, Hatchard T, Glynn B, Rice DB, m.fl. Comparative evaluation of group-based mindfulness-based stress reduction and cognitive behavioural therapy for the treatment and management of chronic pain: A systematic review and network meta-analysis. Evid Based Ment Health. februar 2019;22(1):26–35.
25. Andrés-Rodríguez L, Borràs X, Feliu-Soler A, Pérez-Aranda A, Rozadilla-Sacanell A, Montero-Marin J, m.fl. Immune-inflammatory pathways and clinical changes in fibromyalgia patients treated with Mindfulness-Based Stress Reduction (MBSR): A randomized, controlled clinical trial. Brain Behav Immun. august 2019;80:109–19.
26. Jeitler M, Brunnhuber S, Meier L, Lüdtke R, Büssing A, Kessler C, m.fl. Effectiveness of Jyoti Meditation for Patients With Chronic Neck Pain and Psychological Distress—A Randomized Controlled Clinical Trial. J Pain. januar 2015;16(1):77–86.
27. Metikaridis DT, Hadjipavlou A, Artemiadis A, Chrousos GP, Darviri C. Effect of a stress management program on subjects with neck pain: A pilot randomized controlled trial. J Back Musculoskelet Rehabil. 20. december 2016;30(1):23–33.
28. Pérez-Aranda A, Feliu-Soler A, Montero-Marín J, García-Campayo J, Andrés-Rodríguez L, Borràs X, m.fl. A randomized controlled efficacy trial of mindfulness-based stress reduction compared with an active control group and usual care for fibromyalgia: the EUDAIMON study. Pain. november 2019;160(11):2508–23.
29. Turner JA, Anderson ML, Balderson BH, Cook AJ, Sherman KJ, Cherkin DC. Mindfulness-based stress reduction and cognitive behavioral therapy for chronic low back pain: similar effects on mindfulness, catastrophizing, self-efficacy, and acceptance in a randomized controlled trial. Pain. november 2016;157(11):2434–44.
30. Insomnia, Sleep Duration, Depressive Symptoms, and the Onset of Chronic Multisite Musculoskeletal Pain. Sleep [Internet]. 9. december 2016 [henvist 19. oktober 2022];31. Bonvanie IJ, Oldehinkel AJ, Rosmalen JGM, Janssens KAM. Sleep problems and pain: a longitudinal cohort study in emerging adults. Pain. april 2016;157(4):957–63.
32. Andersen ML, Araujo P, Frange C, Tufik S. Sleep Disturbance and Pain. Chest. november 2018;154(5):1249–59.
33. Aili K, Andersson M, Bremander A, Haglund E, Larsson I, Bergman S. Sleep problems and fatigue as predictors for the onset of chronic widespread pain over a 5- and 18-year perspective. BMC Musculoskelet Disord. december 2018;19(1):390.
Vi tilbyder altid en gratis og uforpligtende konsultation, hvor vi vurderer hvorvidt vi kan hjælpe dig.
Vores mission er at hjælpe så mange som muligt til et liv, hvor smerter ikke er en begrænsning.
Vi behandler både fysisk og online, producerer artikler, videoer, podcasts, afholder oplæg og workshops, samt uddanner fysioterapeuter på vores egne kurser.
Aarhus
Mossøvej 2
8240 Risskov
Aalborg
Gøteborgvej 6
9220 Aalborg
Åbningstider
Man – Fre: kl. 08 – 18
Weekend: Lukket

Få en gratis konsultation, hvor vi vurderer om vi kan hjælpe dig. Du kan også få vores gratis guide til genoptræning.