- +45 70 60 40 16
- Man - Fre: 8:00 - 18:00
Hvorfor fortsætter smerterne?
Op til 40% oplever kronisk ankelinstabilitet efter en ankelforstuvning.
Kronisk ankelinstabilitet karakteriseres ved smerter som har stået på i mere end 12 måneder med smerter og/eller en følelse af instabilitet omkring anklen og kan derfor begrænse mange i meningsfyldte aktiviteter. Kronisk ankelinstabilitet rammer oftest unge sportsaktive personer og kan være med til at begrænse deltagelse i både social og meningsfulde aktiviteter.
Kronisk ankelinstabilitet inddeles i enten mekanisk instabilitet pga. en påvirkning af de ledbånd som støtter anklen eller funktionel instabilitet som eksempelvis kan skyldes nedsat muskelstyrke og nedsat balance. Forskningen tyder på at træning bør være første tiltag da det ser ud til at have størst effekt. Træning kan kombineres med bl.a. mobiliseringsøvelser eller ekstern støtte i form af en støtteskinne.
I denne artikel vil du få en større forståelse for kronisk ankelinstabilitet, hvorfor smerterne efter en forstuvning varer ved, hvordan fremtidsudsigterne ser ud, hvilke behandlingsmuligheder du har samt råd og vejledning til hvad du selv kan gøre.
• Introduktion til diagnosen
• Lateral ankelforstuvning
Diagnose og behandling
• Kronisk ankelinstabilitet
• Undersøgelse
Hvornår skal jeg scannes?
• Behandling
• Behandlingsmuligheder
Træning
Hvilke øvelser kan du lave?
Må det gøre ondt når jeg træner
Ekstern støtte
Kirurgi
Indsprøjtninger
• Valg af behandling
• 9 råd til en bedre genoptræning
• Referencer
For at skabe en forståelse for diagnosen kronisk ankelinstabilitet skal vi lige bakke lidt tilbage og se på den primære årsag til denne diagnose.
En af de hyppigste sportsskader er ankelskader (1), hvor den hyppigste er en lateral ankelforstuvning (1,2), altså en forstrækning af ankelleddet.
Det ser ud til at op mod 40% som oplever en ankelforstuvning også udvikler kronisk ankelinstabilitet efter (3,4).
Hvorfor så mange udvikler tilstanden er endnu ikke klart. Forskning tyder på, at mange forskellige faktorer kan påvirke udviklingen af kronisk ankelinstabilitet (5,6). Det skal vi nok komme tilbage til længere nede i artiklen.
I løbet af et år oplever ca. 2% af befolkningen en ankelforstuvning (1). Dette svarer ca. til 120.000 danskere og dette udgør 5% af henvendelserne på skadestuen (1).
Ankelforstuvninger opstår når ankelleddet bevæges udover den normale bevægelighed.
Dette sker ofte i forbindelse med løb, spring eller retningsskift og kendetegnes ved at der sker en skade på ledbåndene på anklens yderside (1,7). Dette følges ofte af misfarvning, hævelse og ømhed på ydersiden af anklen.
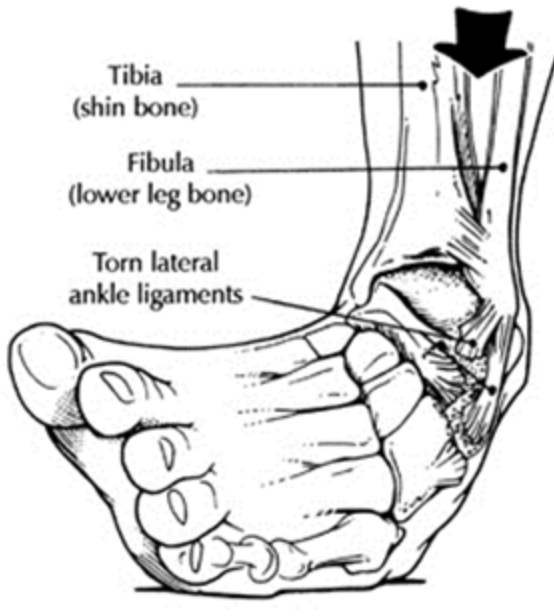
Der kan være mange forskellige faktorer som kan øge risikoen for en forstuvet ankel bl.a. tidligere forstuvning, reduceret hofte- og ankelstyrke samt høj BMI (6,8,9). Det vurderes at den største risikofaktor er ung alder (8,9) og kontaktsport (10).
Ved en ankelforstuvning kan der ske skade på de ledbånd som sidder på ydersiden af anklen (7). Det kan være vigtigt at få afdækket hvor skaden sidder da det kan have indflydelse på hvilken behandling der skal iværksættes (11,12). Ledbåndene kan både påvirkes enkeltvis eller i kombination.
En anden skade efter en ankelforstuvning er en forstuvning højere oppe på anklen (også kaldet en high ankle sprain) der anses som en mere alvorlig skade (13). Ved denne type af forstuvning sker der en skade på ledbåndene som er med til at stabilisere de to underbensknogler. Derudover kan der forekomme skader på ledbrusken i anklen, skade på muskler/ sener, fraktur af diverse knogler og avulsionsfraktur hvor senen rives af og tager et stykke af knoglen med (12).
Ved undersøgelse af en akut ankelforstuvning vurderer den sundhedsfaglige først om der er sket alvorlige skade og derefter vurderes graden af løshed i ankelleddet (7). Graden af skade efter en akut ankelforstuvning varierer meget da der er mange individuelle faktorer at tage højde for og hvor skaden sidder.
Derfor kan det være svært at genoptræne ankelforstuvninger på samme måde da der ikke findes en behandling der virker til alle (11).
Fælles for genoptræningen af ankelforstuvninger er at genskabe en følelse af stabilitet og tryghed omkring anklen (14). Dette sker gennem tidlig bevægelse og gradvis belastning af anklen (15). Hvis du lige har forstuvet din ankel forventes det, at du vil opleve en reduktion i dine smerter indenfor to uger, hvorefter anklen gradvist bliver bedre (16). Heldigvis ser det ud til at 80-85% har succes med deres genoptræning, efter en akut ankelforstuvning (17).
Kronisk ankelinstabilitet defineres som gener i mere end 12 måneder efter den udløsende ankelforstuvning. Derudover skal der være gået mindst tre måneder siden den sidste forstuvning og man skal mindst have oplevet to ankelforstuvninger samt have en følelse af instabilitet og løshed i anklen (20).
Kronisk ankelinstabilitet er en hyppig kronisk problematik, men den primære årsag til at man udvikler kronisk ankelinstabilitet efter en ankelforstuvning er ikke helt klar (3-6).
Kronisk ankelinstabilitet inddeles i mekanisk instabilitet og funktionel instabilitet. Den mekaniske instabilitet indebærer en påvirkning af de ledbånd som støtter anklen.
Den funktionelle instabilitet skyldes nedsat muskelstyrke og balance (6,21,22). Hvis du har kronisk instabilitet i anklen, vil du ofte have både en grad af mekanisk og funktionel instabilitet. De to former for instabilitet overlapper ofte hinanden (21).
Mange vil opleve at følelsen af instabilitet, smerter og frygt for at bruge anklen kan fylde meget (23,24). Ligeledes kan kronisk ankelinstabilitet medføre nedsat livskvalitet pga. lavere funktionsniveau og begrænsninger i at deltage i sociale aktiviteter (25).
Derfor bør undersøgelse og behandling tage udgangspunkt i både biologiske, psykologiske og sociale faktorer.
I 2019 kom en opdateret model for kronisk ankelinstabilitet som netop fokuserer på at inddrage disse faktorer (6). På modellen kan du se at det ikke kun er mekaniske strukturer, som er med til at afgøre om du udvikler kronisk ankelinstabilitet, men at det også gælder både personlige faktorer samt miljø (6).
Det kan være udfordrende at vurdere længden af et behandlingsforløb hos personer med kronisk ankelinstabilitet, da den normale helingstid for vævet er overskredet (12). Det vil sige, at selvom at skaden er helet, kan smerterne og instabiliteten stadig vare ved. Der er altså flere faktorer som spiller ind på at smerterne varer ved.
Generelt ses det hos personer med længerevarende smerter at der er ikke klar sammenhæng mellem anatomien og symptomer (26).
I vores artikel “Hvad er smerte” giver vi en mere dybdegående forklaring på hvorfor smerter kan blive længerevarende og hvordan personlige, miljømæssige og kropslige faktorer kan påvirke smerter.
Kronisk ankelinstabilitet er en klinisk diagnose som ofte stilles på baggrund af symptombilledet, varighed af symptomerne og undersøgelse af ankelleddet. Hos personer med kronisk ankelinstabilitet bliver der lagt vægt på at undersøge balance og bevægelighed i anklen samt statisk muskelstyrke i knæ og hofte (14,28,29).
Kronisk ankelinstabilitet resulterer ofte i begrænset stabilitet og balance. Derfor bør du, i din behandlingsplan, bl.a. have fokus på at forbedre din stabilitet og balance (14, 28).
Ved kraftige ankelforstuvninger og mistanke om enten skade på leddet eller frakturer kan det være en fin idé at scanne anklen (17).
Når personer med kroniske eller længerevarende ankelsmerter bliver scannet, er det kun 1.1% som har skader i form af frakturer og ledskader (17). Det er derfor meget usandsynligt at man finder skader ved at scanne personer med kronisk ankelinstabilitet.
En scanning er som regel unødvendig, da vævet i 99% af tilfælde er helet og smerterne ikke længere kan forklares ud fra at vævet er beskadiget (17).
I dette afsnit kommer vi omkring den generelle behandling af længerevarende smerter og hvilke behandlingsmuligheder du har med kronisk ankelinstabilitet. Vi kommer til at afdække de mest undersøgte behandlingsmuligheder, bl.a. operationer, indsprøjtninger, træning og støtteskinner.
Generelt for personer med længerevarende smerter bør behandlingen tage udgangspunkt i den enkelte person og beslutninger for behandlingen bør tages i fællesskab med behandleren (30-34).
Som nævnt tidligere kan der være mange faktorer der spiller ind på længerevarende smerter (35). Derfor er det vigtigt at du i behandlingen har fokus på hvordan smerterne påvirker dit liv og hvordan de begrænser dig i hverdagen (31,36).
Træning er et af de bedste værktøjer vi har til at behandle kroniske ankelsmerter. Træning og bevægelse anbefales derfor som første tiltag til behandlingen af kronisk ankelinstabilitet (15,29,37). Selvom der findes en lang række behandlingsformer, så er træning stort set altid en væsentlig del af behandlingen (15,17).
Træning har en dokumenteret smertelindrende effekt (28) og det reducerer risikoen for nye skader hos personer med kronisk ankelinstabilitet (15).
Derudover spiller træning en væsentlig rolle ift. at vedligeholde dit funktionsniveau, så du kan vende tilbage til de aktiviteter som ankelsmerterne begrænser dig i (15).
Nu ved vi at træning er en god behandling for ankelsmerter og forskningen ser generelt positive effekter af en række forskellige træningsformer. Nogle studier peger på at styrketræning af knæ og hofte har positiv indvirkning smerter og funktionsniveau af langvarige ankelsmerter (38). Andre studier peger på at bevægelse/mobiliserende øvelser og balancetræning har positiv indvirkning på ankelsmerter (17).
Vi anbefaler at du så vidt smerterne tillader det, laver de samme hverdagsaktiviteter som du plejer og forsøger at lade smerterne begrænse dig så lidt som muligt. Selvom smerterne begrænser dig i at gå længere ture, behøver du altså ikke undgå det fuldstændig.
I vores artikel ”Findes der rigtige og forkerte bevægelser?” har vi beskrevet, at der ikke findes “rigtige” og “forkerte” bevægelser, men at der blot findes forskellige bevægelser. Det betyder at du kan bekymre dig mindre om præcis hvilke øvelser du skal lave og hvordan du udfører dem (39).
Det vigtigste er at du laver noget, at du lader dig guide af dine symptomer og hvad du gerne vil tilbage til. Du kan derfor roligt gå i gang med at belaste dine ankler, så længe du lader dig guide af dine symptomer.
Du kan eksempelvis forsøge dig med øvelserne herunder:
Forsøg dig med f.eks. 2-3 sæt af 8-15 gentagelser.
Calf raises
Air squat
Selvom det kan være ubehageligt at træne med smerter, så må du faktisk gerne træne selvom du oplever smerter under genoptræningen, så længe tre betingelser er opfyldt:
Betingelserne er altså, at du skal være okay med de smerter du oplever mens du træner, i timerne og dagene efter træning og at du over tid f.eks. 3-4 uger oplever at du enten kan mere eller at dine smerter bliver mindre.
For mange vil kronisk ankelinstabilitet resultere i at man gentagende gange oplever at forstuve anklen. Dette er for mange en stor medspiller i frygten for at bruge anklen.
Der er i forskningen stor enighed om at en støtteskinne kan have positiv indvirkning på at skabe stabilitet og tryghed omkring anklen, i en begrænset periode (15).
Det er vores anbefaling at man gradvist skal trappe ud af brugen af støtteskinnen, så du ikke bliver afhængig. En støtteskinne kan være et godt redskab i starten af genoptræningen for at skabe mere tryghed i aktivitet.
Flere studier understøtter at kirurgiske indgreb først bør tages i brug hvis gentagende træningstiltag har fejlet (15,17,41). Der er altid risiko for en række bivirkninger ved kirurgi bl.a. infektion.
Operationer til kronisk ankelinstabilitet resulterer ofte i øget stivhed og flere forstuvninger efter operationen hos folk med kronisk ankelinstabilitet (15).
Forskningen viser at kirurgiske tiltag generelt har tvivlsom effekt på smerter og funktionsniveau. Vi anbefaler derfor, at du forsøger dig med individualiseret genoptræning og afdækker samtlige alternativer før du vælger kirurgi.
Til behandling af kronisk ankelinstabilitet er der begrænset forskning som undersøger virkningen af steroidinjektion, også kendt som blokader. Til ankelsmerter ser man kun midlertidig smertelindring ved steroidinjektioner.
Smertelindrende effekter fra blokader er i gennemsnit begrænset til ca. 1 måned ved kronisk ankelinstabilitet (17,42,43).
Injektion af hyaluronsyre er blevet brugt til at nedsætte inflammation, hjælpe med vævsheling og reducere smerte. Det kan nedsætte antallet af dage væk fra arbejde og sportsaktiviteter hos personer med kronisk ankelinstabilitet (17, 44-46).
Ud fra den tilgængelige forskning ser det ud til at operationer og manuelle behandlinger har en begrænset effekt på smerter og funktionsniveau.
Træning ser ud til at have den bedste effekt til at øge funktionsniveau og smerter hos personer med kronisk ankelinstabilitet (37).
Træning kan kombineres med bl.a. mobilisering og ekstern støtte (15). Vi anbefaler at du vælger den behandling, som du føler dig mest tryg ved.
Det kan være svært at vælge og igangsætte behandling selv og det kan det være en idé at opsøge specialiseret hjælp tidligt og få afklaret hvilke faktorer der kan ligge til grund for dine vedvarende smerter.
Brug vores 8 principper, som kan hjælpe dig med at have en bedre og mere effektiv genoptræning, så du kan komme så hurtigt i gang igen som muligt.
Principperne kommer fra vores artikel “8 universelle principper til effektiv genoptræning”.
1. Hold dig aktiv.
Det er vigtigt at forstå, at længerevarende smerter – hvor alvorlige sygdomme er udelukkede – ikke er farlige. Men smerterne kan medføre mindre fysisk aktivitet, inaktivitet, arbejdsløshed, social isolation, mv., hvilket kan have negative konsekvenser for både din trivsel og dit generelle helbred.
Ved stadig at holde resten af kroppen i gang kan du vedligeholde funktionsniveauet i resten af kroppen, og stadig høste gevinster på din fysiske og mentale sundhed.
2. Følg dine præferencer og mål fremfor en diagnose.
Adskillige studier på længerevarende smerter, peger på at træning hjælper på smerter, funktionsniveau og livskvalitet. Dog kan man endnu ikke pege på én genoptræningsform som værende den bedste.
Et af formålene med en diagnose er at bestemme hvilken behandling du skal have. Men da forskningen ikke kan pege på én genoptræningsform som den bedste, bliver din diagnose derfor mindre vigtig, når du har længerevarende smerter.
Derfor kan du med fordel forsøge at finde en motionsform, aktivitet eller bevægelse, som du synes er sjov og tilfredsstillende, eller som du i hvert fald synes er meningsfyldt – noget, du kan se et formål med.
3. Øv dig i det, du gerne vil blive bedre til.
Det er et fysiologisk faktum at din krop bliver bedre til det, du øver. Det kaldes faktisk for SAID-princippet, som står for Specific Adaptations to Imposed Demands, dvs. specifikke tilpasninger til pålagte krav. Princippet gør sig gældende for alt, vi mennesker gør og øver – herunder også genoptræning.
Mange bruger for meget tid på meget specifikke genoptræningsøvelser, og for lidt tid på den specifikke bevægelse eller aktivitet de gerne vil tilbage til.
Du må selvfølgelig gerne, hvis du synes det er rart eller føler, at det gør dig bedre. Oftest gælder det dog at den bedste øvelse til at blive bedre til det du gerne vil, er selve aktiviteten du vil tilbage til. Af den årsag anbefaler vi at du bruger størstedelen af tiden der.
4. Det må gerne gøre ondt, når du genoptræner.
Det kan være ubehageligt at træne med smerter, men du faktisk gerne træne selvom du oplever smerter under genoptræningen – så længe du kan svare ja til to de to spørgsmål:
Kan du svare “ja” til begge spørgsmål, kan du lave aktiviteten.
Er dit svar “nej” til et af spørgsmålene, så kan du justere eller lave noget andet.
Smerter i den enkelte aktivitet ikke er så vigtige for om du kan opleve fremgang over tid. Det væsentligste er om du oplever fremgang, f.eks. over uger eller måneder.
Fremgang kan være flere ting, fx:
I en genoptræningsproces er det i øvrigt normalt og oftest ufarligt at opleve opblusninger (midlertidige forværringer) af dine smerter. Se vores video om “Genoptræningsbjerget” og “Sådan håndterer du dine smerter, når de blusser op”.
5. Sæt et mål og find din retning.
Mål hjælper dig til at finde en retning for din genoptræning og hjælper dig med at undgå at bruge unødigt lang tid på ineffektive behandlinger. Du kan spørge dig selv..
“Hvad forhindrer smerterne mig i?”
“Hvad ville jeg gerne kunne mere af?”
Når du har fundet ud af det, kan du med fordel se om du kan formulere målet som et SMART-mål. Det skal være specifikt, målbart, attraktivt, realistisk og tidsbestemt. Se vores video “8 universelle principper til effektiv genoptræning” for en uddybende forklaring.
6. Find dit udgangspunkt.
Vælg en aktivitet, mængde eller belastning, som du føler dig tryg ved at starte med. Undgå fejlen, at starte på det udgangspunkt du havde for 5 år siden, før du fik ondt. Tænk i stedet tilbage på hvad du har lavet de sidste 3 måneder. Det er dit startpunkt.
7. Byg gradvist op.
Du kan ikke bevæge dig forkert, men du kan få ondt ved at lave mere end du er vant til. Det kan være, at du gør noget for tungt, for ofte, for hurtigt, med for lidt hvile.
Kroppen har brug for tid til at vænne sig til en ny belastning, og hvis du øger for hurtigt kan du øge risikoen for at opleve en midlertidig forværring af dine smerter. I tråd med sjette princip, så sætter vi ofte barren for højt for vores genoptræning, også når det gælder hvor hurtigt vi øger træningen.
For at hjælpe dig med at bygge gradvist op, kan det give mening at lave en træningsplan eller at logge din træning. Det giver dig et større overblik over din proces, og kan hjælpe dig med at vedligeholde fremgang, samtidig med at du ikke går for hurtigt frem.
8. Træn efter dagsform: Hold dig i gang, men acceptér dårlige dage.
Det er meget normalt og helt forventeligt at dine smerter og symptomer ikke bliver lineært bedre, når du genoptræner. Lidt som i livet generelt. Vi har gode og dårlige dage, perioder med mere og mindre motivation, og selvfølgelig også dage hvor smerterne er værre.
I din oprindelige plan står der måske at du skal løbe 20 minutter, her kan din plan B være at gå i 10 minutter i stedet for. Er din oprindelige plan at lave 3 sæt af en øvelse kan din plan B være at lave 1 sæt.
Referencer
(1) Gribble PA, Bleakley CM, Caulfield BM, Docherty CL, Fourchet F, Fong DT, et al. Evidence review for the 2016 International Ankle Consortium consensus statement on the prevalence, impact and long-term consequences of lateral ankle sprains. Br J Sports Med 2016.
(2) Fong DT, Hong Y, Chan L, Yung PS, Chan K. A systematic review on ankle injury and ankle sprain in sports. Sports Med 2007.
(3) Gerber JP, Williams GN, Scoville CR, Arciero RA, Taylor DC. Persistent disability associated with ankle sprains: a prospective examination of an athletic population. Foot & Ankle International 1998.
(4) Konradsen L, Bech L, Ehrenbjerg M, Nickelsen T. Seven years follow-up after ankle inversion trauma. Scand J Med Sci Sports 2002.
(5) Delahunt E, Coughlan GF, Caulfield B, Nightingale EJ, Lin CWC, Hiller CE. Inclusion criteria when investigating insufficiencies in chronic ankle instability. Med Sci Sports Exerc 2010.
(6) Hertel J, Corbett RO. An Updated Model of Chronic Ankle Instability. J Athl Train 2019.
(7) Delahunt E, Bleakley CM, Bossard DS, Caulfield BM, Docherty CL, Doherty C, et al. Clinical assessment of acute lateral ankle sprain injuries (ROAST): 2019 consensus statement and recommendations of the International Ankle Consortium. Br J Sports Med 2018.
(8) Delahunt E, Remus A. Current Concepts Risk Factors for Lateral Ankle Sprains and Chronic Ankle Instability. Journal of Athletic Training 2019.
(9) Kobayashi T, Tanaka M, Shida M. Intrinsic Risk Factors of Lateral Ankle Sprain: A Systematic Review and Meta-analysis. Sports Health 2016.
(10) Lysdal FG, Bandholm T, Tolstrup JS, Clausen MB, Mann S, Petersen PB, et al. Does the Spraino low-friction shoe patch prevent lateral ankle sprain injury in indoor sports? A pilot randomised controlled trial with 510 participants with previous ankle injuries. Br J Sports Med 2021.
(11) Fallat L, Grimm DJ, Saracco JA. Sprained ankle syndrome: Prevalence and analysis of 639 acute injuries. The Journal of Foot and Ankle Surgery 1998.
(12) Brukner and Khan’s Clinical Sports Medicine—Volume 1: Injuries, 5th Edition. Med Sci Sports Exerc 2018.
(13) Sman AD, Hiller CE, Rae K, Linklater J, Black DA, Refshauge KM. Prognosis of ankle syndesmosis injury. Med Sci Sports Exerc 2014.
(14) Martin RL, Davenport TE, Fraser JJ, Sawdon-Bea J, Carcia CR, Carroll LA, et al. Ankle Stability and Movement Coordination Impairments: Lateral Ankle Ligament Sprains Revision 2021. J Orthop Sports Phys Ther 2021.
(15) Doherty C, Bleakley C, Delahunt E, Holden S. Treatment and prevention of acute and recurrent ankle sprain: an overview of systematic reviews with meta-analysis. Br J Sports Med 2017
(16) van Rijn RM, van Os AG, Bernsen RM, Luijsterburg PA, Koes BW, Bierma-Zeinstra SM. What is the clinical course of acute ankle sprains? A systematic literature review. Am J Med 2008.
(17) Urits I, Hasegawa M, Orhurhu V, Peck J, Kelly AC, Kaye RJ, Orhurhu MS, Brinkman J, Giacomazzi S, Foster L, Manchikanti L, Kaye AD, Viswanath O – Minimally Invasive Treatment of Chronic Ankle Instability: a Comprehensive Review. Curr Pain Headache Rep. 2020
(18) Doherty C, Bleakley C, Hertel J, Caulfield B, Ryan J, Delahunt E. Recovery From a First-Time Lateral Ankle Sprain and the Predictors of Chronic Ankle Instability: A Prospective Cohort Analysis. Am J Sports Med 2016.
(19) de Noronha M, Lay EK, Mcphee MR, Mnatzaganian G, Nunes GS. Ankle Sprain Has Higher Occurrence During the Latter Parts of Matches: Systematic Review With Meta- Analysis. Journal of sport rehabilitation 2019.
(20) Gribble PA, Delahunt E, Bleakley CM, Caulfield B, Docherty CL, Fong DTP, et al. Selection criteria for patients with chronic ankle instability in controlled research: A position statement of the international ankle consortium. Journal of Athletic Training 2014.
(21) Hertel J. Functional Anatomy, Pathomechanics, and Pathophysiology of Lateral Ankle Instability. Journal of athletic training; J Athl Train 2002.
(22) Freeman MA, Dean MR, Hanham IW. The etiology and prevention of functional instability of the foot. J Bone Joint Surg Br 1965.
(23) Fukano M, Mineta S, Hirose N. Fear Avoidance Beliefs in College Athletes with a History of Ankle Sprain. Int J Sports Med 2020.
(24) Suttmiller AMB, McCann RS. Injury-Related Fear in Individuals With and Without Chronic Ankle Instability: A Systematic Review. J Sport Rehabil 2021.
(25) Kosik KB, Johnson NF, Terada M, Thomas-Fenwick AC, Mattacola CG, Gribble PA. Health-Related Quality of Life Among Middle-Aged Adults With Chronic Ankle Instability, Copers, and Uninjured Controls. J Athl Train 2020.
(26) Perrot S, Cohen M, Barke A, Korwisi B, Rief W, Treede R. The IASP classification of chronic pain for ICD-11: chronic secondary musculoskeletal pain. Pain (Amsterdam) 2019.
(27) Briet JP, Houwert RM, Hageman, M. G. J. S., Hietbrink F, Ring DC, Verleisdonk, E. J. J. M. Factors associated with pain intensity and physical limitations after lateral ankle sprains. Injury 2016.
(28) Vaegter HB, Jones MD – Exercise-induced hypoalgesia after acute and regular exercise: experimental and clinical manifestations and possible mechanisms in individuals with and without pain. Pain Rep. 2020.
(29) Smith MD et al. Return to sport decisions after an acute lateral ankle sprain injury: introducing the PAASS framework—an international multidisciplinary consensus. Br J Sports Med. 2021.
(30) Lin I, Wiles L, Waller R, Goucke R, Nagree Y, Gibberd M, et al. What does best practice care for musculoskeletal pain look like? Eleven consistent recommendations from high-quality clinical practice guidelines: systematic review. Br J Sports Med 2019.
(31) Lin I, Wiles L, Waller R, Caneiro JP, Nagree Y, Straker L, et al. Patient-centred care: the cornerstone for high-value musculoskeletal pain management. Br J Sports Med 2020.
(32) Caneiro JP, Roos EM, Barton CJ, O’sullivan K, Kent P, Lin I, et al. It is time to move beyond ‘body region silos’ to manage musculoskeletal pain: five actions to change clinical practice. Br J Sports Med 2019.
(33) Elwyn G, Frosch D, Thomson R, Joseph-Williams N, Lloyd A, Kinnersley P, et al. Shared decision making: a model for clinical practice. J GEN INTERN MED 2012.
(34) Lewis J, O’sullivan P. Is it time to reframe how we care for people with non-traumatic musculoskeletal pain? Br J Sports Med 2018.
(35) Lewis JS, Stokes EK, Gojanovic B, Gellatly P, Mbada C, Sharma S, et al. Reframing how we care for people with persistent non-traumatic musculoskeletal pain. Suggestions for the rehabilitation community. Physiotherapy 2021.
(36) Hutting N, Caneiro JP, Ong'wen OM, Miciak M, Roberts L. Patient-centered care in musculoskeletal practice: Key elements to support clinicians to focus on the person. Musculoskeletal science & practice 2021.
(37) Rodriguez-Merchan EC – Chronic ankle instability: diagnosis and treatment. Arch Orthop Trauma Surg. 2012.
(38) Dejong AF, Koldenhoven RM, Hertel J – Proximal Adaptations in Chronic Ankle Instability: Systematic Review and Meta-analysis. Med Sci Sports Exerc. 2020.
(39) Ouellet P. et al – Region-specific Exercises vs General Exercises in the Management of Spinal and Peripheral Musculoskeletal Disorders: A Systematic Review With Meta-analyses of Randomized Controlled Trials. Arch Phys Med Rehabil. 2021.
(40) Kim H, Moon S – Effect of Joint Mobilization in Individuals with Chronic Ankle Instability: A Systematic Review and Meta-Analysis. J Funct Morphol Kinesiol. 2022
(41) Bleakley CM, McDonough SM, MacAuley DC. Some conservative strategies are effective when added to controlled mobilisation with external support after acute ankle sprain: a systematic review. Aust J Physiother 2008
(42) Crawford F, Atkins D, Young P, Edwards J. Steroid injection for heel pain: evidence of short-term effectiveness. A randomized controlled trial. Rheumatology (Oxford). 1999.
(43) Blockey NJ. The painful heel; a controlled trial of the value of hydrocortisone. Br Med J. 1956.
(44) Sun SF, Chou YJ, Hsu CW, Chen WL. Hyaluronic acid as a treatment for ankle osteoarthritis. Curr Rev Musculoskelet Med. 2009.
(45) Altman RD, Manjoo A, Fierlinger A, Niazi F, Nicholls M. The mechanism of action for hyaluronic acid treatment in the osteoar- thritic knee: a systematic review. BMC Musculoskelet Disord. 2015.
(46) Petrella MJ, Cogliano A, Petrella RJ. Original research: long-term efficacy and safety of periarticular hyaluronic acid in acute ankle sprain. Phys Sportsmed. 2009.
Vi tilbyder altid en gratis og uforpligtende konsultation, hvor vi vurderer hvorvidt vi kan hjælpe dig.
Vores mission er at hjælpe så mange som muligt til et liv, hvor smerter ikke er en begrænsning.
Vi behandler både fysisk og online, producerer artikler, videoer, podcasts, afholder oplæg og workshops, samt uddanner fysioterapeuter på vores egne kurser.
Aarhus
Mossøvej 2
8240 Risskov
Aalborg
Gøteborgvej 6
9220 Aalborg
Åbningstider
Man – Fre: kl. 08 – 18
Weekend: Lukket

Få en gratis konsultation, hvor vi vurderer om vi kan hjælpe dig. Du kan også få vores gratis guide til genoptræning.